Termenul de onicomicoză (ciuperca unghiilor de la picioare și de la mâini) descrie o infecție fungică a unghiei cauzată de dermatofite, mucegaiuri nedermatofitice sau drojdii. Există patru forme clinic distincte de onicomicoză. Diagnosticul se bazează pe examinarea cu CON, microscopie și histologie. Cel mai adesea, tratamentul include terapie sistemică și locală, recurgând uneori la îndepărtarea chirurgicală.
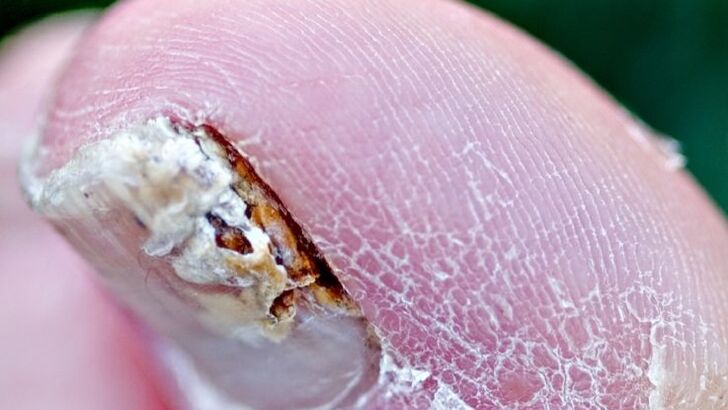
Factori care contribuie la ciuperca unghiilor
- Transpirație crescută (hiperhidroză).
- Insuficiență vasculară. Încălcarea structurii și tonusului venelor, în special a venelor extremităților inferioare (tipic onicomicozei unghiilor de la picioare).
- Vârstă. Incidența bolii la om crește odată cu vârsta. La 15-20% din populație, patologia apare la vârsta de 40-60 de ani.
- Boli ale organelor interne. Perturbarea sistemului nervos, endocrin (cel mai adesea onicomicoza apare la persoanele cu diabet) sau imunitar (imunosupresie, în special infecția cu HIV).
- O masă mare de unghii, care constă dintr-o placă groasă de unghii și conținutul de dedesubt, poate provoca disconfort la purtarea pantofilor.
- Traumatizare. Traumă constantă a unghiei sau leziune și lipsa unui tratament adecvat.
Prevalența bolii
Onicomicoza– cea mai frecventă boală a unghiilor, care este cauza a 50% din toate cazurile de onicodistrofie (distrugerea plăcii unghiale). Afectează până la 14% din populație, iar atât prevalența bolii la persoanele în vârstă, cât și incidența generală sunt în creștere. Incidenta onicomicozei la copii si adolescenti este de asemenea in crestere; onicomicoza reprezinta 20% din infectiile dermatofite la copii.
Creșterea prevalenței bolii poate fi asociată cu purtarea pantofilor strâmți, cu o creștere a numărului de persoane care iau terapie imunosupresoare și cu utilizarea tot mai mare a vestiarelor publice.
Boala unghiilor începe de obicei cu tinea pedis înainte de a se răspândi pe patul unghiei, unde eradicarea este dificilă. Această zonă servește ca un rezervor pentru recidivele locale sau răspândirea infecției în alte zone. Până la 40% dintre pacienții cu onicomicoză la nivelul degetelor de la picioare au infecții cutanate combinate, cel mai adesea tinea pedis (aproximativ 30%).
Agentul cauzal al onicomicozei
În cele mai multe cazuri, onicomicoza este cauzată de dermatofite, T. rubrum și T. interdigitale fiind agenții cauzatori ai infecției în 90% din cazuri. T. tonsurans și E. floccosum au fost, de asemenea, documentați ca agenți etiologici.
Drojdiile și organismele nedermatofite de mucegai, cum ar fi Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis și Scytalidium sunt sursa de onicomicoză a degetelor de la picioare în aproximativ 10% din cazuri. Este interesant de observat că speciile de Candida sunt agenții cauzali în 30% din cazurile de onicomicoză a degetelor, în timp ce mucegaiurile nedermatofitice nu se găsesc în unghiile afectate.
Patogeneza
Dermatofitele au o gamă largă de enzime care, acționând ca factori de virulență, asigură aderența agentului patogen la unghii. Prima etapă a infecției este aderența la cheratina. Datorită descompunerii ulterioare a keratinei și eliberării în cascadă a mediatorilor, se dezvoltă o reacție inflamatorie.

Etapele patogenezei infecției fungice sunt următoarele.
Adeziune
Ciupercile depășesc mai multe linii de apărare a gazdei înainte ca hifele să înceapă să supraviețuiască în țesuturile keratinizate. Prima este aderarea cu succes a artroconidiei la suprafața țesuturilor keratinizate. Liniile nespecifice timpurii de apărare a gazdei includ acizii grași din sebum, precum și colonizarea bacteriană competitivă.
Mai multe studii recente au examinat mecanismele moleculare implicate în aderența artroconidiei la suprafețele keratinizate. S-a demonstrat că dermatofitele își folosesc selectiv rezervele proteolitice în timpul aderenței și invaziei. La ceva timp după ce a avut loc aderența, sporii germinează și trec la următoarea etapă - invazia.
Invazie
Traumatizarea și macerarea sunt un mediu favorabil pătrunderii ciupercilor. Invazia elementelor germinative ale ciupercii se încheie cu eliberarea diferitelor proteaze și lipaze, în general, diverse produse care servesc drept nutrienți pentru ciuperci.
Reacția proprietarului
Ciupercile se confruntă cu bariere de protecție multiple în gazdă, cum ar fi mediatorii inflamatori, acizii grași și imunitatea celulară. Prima și cea mai importantă barieră sunt keratinocitele, care sunt întâlnite prin invadarea elementelor fungice. Rolul keratinocitelor: proliferarea (pentru a intensifica descuamarea solzilor cornoase), secreția de peptide antimicrobiene, citokine antiinflamatorii. De îndată ce ciuperca pătrunde mai adânc, din ce în ce mai multe mecanisme noi nespecifice sunt activate pentru protecție.
Severitatea răspunsului inflamator al gazdei depinde de starea imunitară, precum și de habitatul natural al dermatofitelor implicate în invazie. Următorul nivel de apărare este o reacție de hipersensibilitate de tip întârziat, care este cauzată de imunitatea mediată de celule.
Răspunsul inflamator asociat cu această hipersensibilitate este asociat cu distrugerea clinică, în timp ce un defect al imunității mediate celular poate duce la infecții fungice cronice și recurente.
În ciuda observațiilor epidemiologice care indică o predispoziție genetică la infecții fungice, nu există studii moleculare dovedite.
Tabloul clinic și simptomele de deteriorare a unghiilor de la picioare și de la mâini
Există patru forme clinice caracteristice de infecție. Aceste forme pot fi izolate sau pot include mai multe forme clinice.
Onicomicoza subunguala distal-laterala
Este cea mai comună formă de onicomicoză și poate fi cauzată de oricare dintre agenții patogeni enumerați mai sus. Începe cu invazia patogenului în stratul cornos al hiponichiului și al patului unghial distal, rezultând o opacificare albicioasă sau galben-maronie a capătului distal al unghiei. Infecția se răspândește apoi proximal în sus patul unghiei până la aspectul ventral al plăcii unghiale.
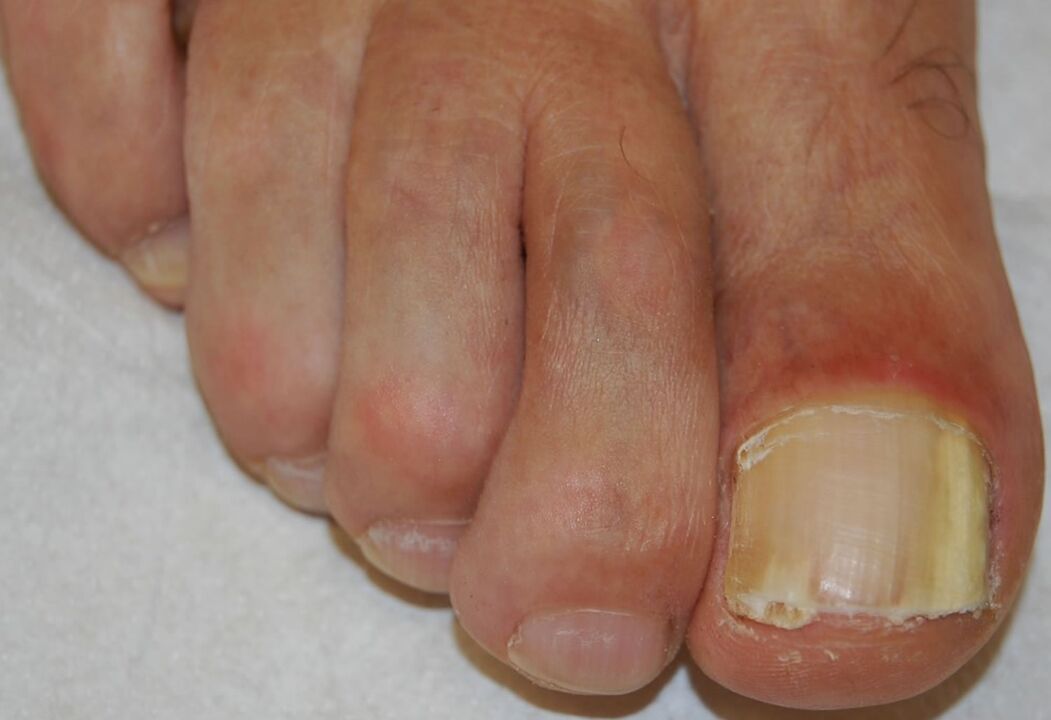
Hiperproliferarea sau diferențierea afectată în patul unghial ca urmare a răspunsului la infecție provoacă hipercheratoză subunguală, în timp ce invazia progresivă a plăcii unghiale duce la creșterea distrofiei unghiei.
Onicomicoza subunguala proximala
Apare ca urmare a infectării pliului unghial proximal, în principal de către organismele T. rubrum și T. megninii. Clinică: întunecarea părții proximale a unghiei cu o nuanță albă sau bej. Această opacificare crește treptat și implică întreaga unghie, ducând în cele din urmă la leuconichie, onicoliză proximală și/sau distrugerea întregii unghii.
Pacienții cu onicomicoză subunguală proximală trebuie examinați pentru infecția cu HIV, deoarece această formă este considerată un marker al acestei boli.
Onicomicoză superficială albă
Apare din cauza invadării directe a plăcii unghiale dorsale și apare sub formă de pete albe sau galbene mat, bine delimitate pe suprafața unghiei de la picior. Agenții patogeni sunt de obicei T. interdigitale și T. mentargophytes, deși mucegaiurile non-dermatofite precum Aspergillus, Fusarium și Scopulariopsis sunt, de asemenea, agenți patogeni cunoscuți de această formă. Speciile de Candida pot invada hiponichiul epiteliului și în cele din urmă pot infecta unghia de-a lungul întregii grosimi a plăcii unghiale.
Onicomicoza candidala
Deteriorarea plăcii unghiei cauzată de Candida albicans se observă exclusiv în candidoza cronică mucocutanată (o boală rară). De obicei, toate unghiile sunt afectate. Placa unghiei se îngroașă și capătă diverse nuanțe de culoare galben-maro.
Diagnosticul onicomicozei
Deși onicomicoza reprezintă 50% din cazurile de distrofie a unghiilor, este indicat să se obțină confirmarea de laborator a diagnosticului înainte de a începe cu medicamente antifungice sistemice toxice.
Studiul maselor subunguale cu KOH, analiza culturală a materialului plăcii unghiale și a maselor subunguale pe agar Sabouraud dextroză (cu și fără aditivi antimicrobieni) și colorarea tăierilor de unghii prin metoda PAS sunt cele mai informative metode.
Studiază cu CON
Este un test standard pentru suspiciunea de onicomicoză. Cu toate acestea, destul de des dă un rezultat negativ chiar și cu un indice ridicat de suspiciune clinică, iar analiza culturală a materialului unghiei în care au fost găsite hife în timpul studiului cu CON este adesea negativă.
Cea mai fiabilă modalitate de a minimiza rezultatele fals negative din cauza erorilor de eșantionare este de a crește dimensiunea eșantionului și de a repeta eșantionarea.
Analiza culturală
Acest test de laborator determină tipul de ciupercă și determină prezența dermatofitelor (organisme care răspund la medicamentele antifungice).
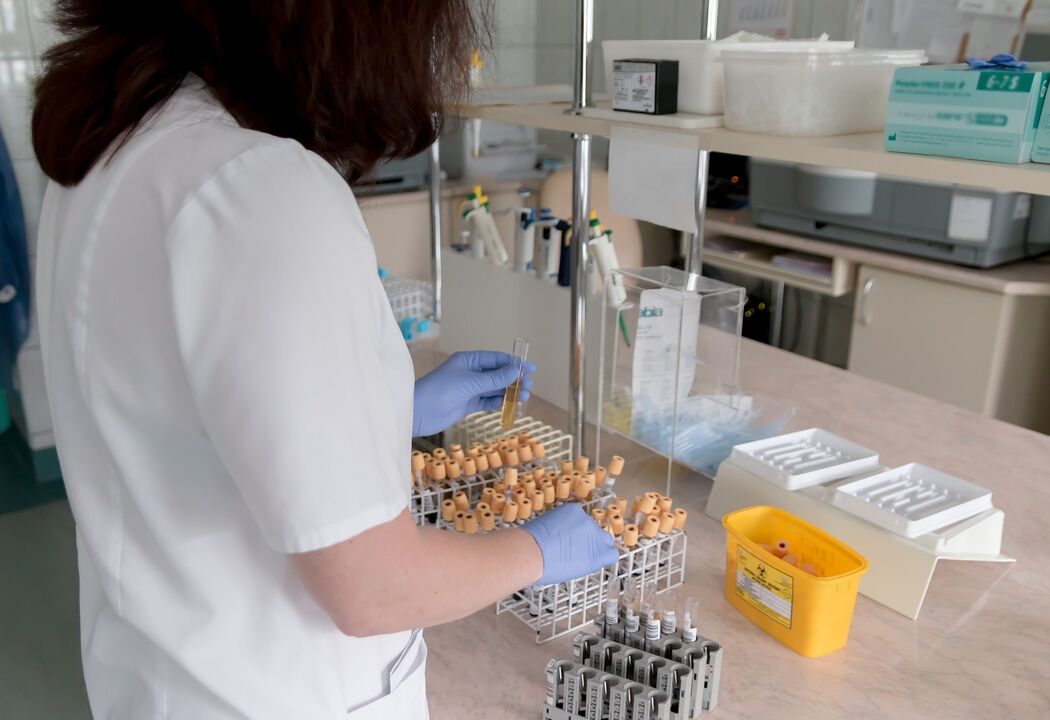
Pentru a distinge agenții patogeni de contaminanți, sunt oferite următoarele recomandări:
- dacă dermatofitul este izolat în cultură, este considerat agent patogen;
- Mucegaiul nedermatofitic sau organismele de drojdie izolate în cultură sunt relevante numai dacă hifele, sporii sau celulele de drojdie sunt observate la microscop și se observă creșterea activă recurentă a agentului patogen de mucegai nedermatofitic fără izolare.
Analiza culturală, PAS - metoda de colorare a unghiilor tăiate este cea mai sensibilă și nu necesită așteptarea rezultatelor timp de câteva săptămâni.
Examen patohistologic
În timpul examenului patohistologic, hifele sunt situate între straturile plăcii unghiale, paralel cu suprafața. În epidermă se pot observa spongioză și parakeratoză focală, precum și o reacție inflamatorie.
În onicomicoza albă superficială, microorganismele se găsesc superficial pe spatele unghiei, prezentând un model al „organelor perforante" unice și elemente hife modificate numite „frunze mușcate". Cu onicomicoza candidoză, se observă invazia pseudohifelor. Examenul histologic al onicomicozei are loc cu coloranți speciali.
Diagnosticul diferențial al onicomicozei
| Cel mai probabil | Uneori probabil | Rareori găsit |
|---|---|---|
|
|
Melanomul |
Metode de tratament pentru ciuperca unghiilor
Tratamentul pentru ciuperca unghiei depinde de severitatea leziunii unghiei, de prezența tinea pedis asociată și de eficacitatea și potențialele efecte secundare ale regimului de tratament. Dacă implicarea unghiei este minimă, terapia localizată este o decizie rațională. Atunci când este combinată cu dermatofitoza picioarelor, în special pe fondul diabetului zaharat, este imperativ să se prescrie terapie.
Medicamente antifungice topice
La pacienții cu afectarea distală a unghiilor sau contraindicații pentru terapia sistemică, se recomandă terapia locală. Cu toate acestea, trebuie să ne amintim că numai terapia locală cu agenți antifungici nu este suficient de eficientă.
Câștigă o popularitate din ce în ce mai mare un lac din grupa oxipiridonei, care se aplică zilnic timp de 49 de săptămâni, cura micologică se realizează la aproximativ 40% dintre pacienți, iar curățarea unghiilor (cura clinică) în 5% din cazurile de onicomicoză ușoară sau moderată cauzată de dermatofite. .
În ciuda eficienței sale mult mai scăzute în comparație cu medicamentele antifungice sistemice, utilizarea locală a medicamentului evită riscul de interacțiuni medicament-medicament.
Un alt medicament, special dezvoltat sub formă de lac de unghii, este utilizat de 2 ori pe săptămână. Este un reprezentant al unei noi clase de medicamente antifungice, derivați de morfolină, activi împotriva drojdiilor, dermatofitelor și mucegaiurilor care provoacă onicomicoză.
Acest produs poate avea rate de vindecare micologică mai mari în comparație cu lacul anterior; cu toate acestea, sunt necesare studii controlate pentru a determina o diferență semnificativă statistic.
Medicamente antifungice pentru administrare orală
Un medicament antifungic sistemic este necesar în cazurile de onicomicoză care implică zona matricei sau dacă se dorește un curs mai scurt de tratament sau o șansă mai mare de eliminare și vindecare. Atunci când alegeți un medicament antifungic, trebuie să luați în considerare mai întâi etiologia agentului patogen, potențialele efecte secundare și riscul de interacțiuni medicamentoase la fiecare pacient în parte.
Un medicament din grupa alilaminelor, care are un efect fungistatic și fungicid împotriva dermatofitelor, Aspergillus, este mai puțin eficient împotriva Scopulariopsis. Produsul nu este recomandat pentru onicomicoza candidoza deoarece prezinta o eficienta variabila impotriva speciilor de Candida.
O doză standard de 6 săptămâni este eficientă pentru majoritatea injecțiilor cu unghiile de la picioare, în timp ce este necesar un minim de 12 săptămâni pentru injecțiile cu unghiile de la picioare. Cele mai multe efecte secundare sunt legate de probleme ale sistemului digestiv, inclusiv diaree, greață, modificări ale gustului și creșterea enzimelor hepatice.
Datele indică faptul că o schemă de dozare continuă de 3 luni este în prezent cea mai eficientă terapie sistemică pentru onicomicoza unghiilor de la picioare. Rata de vindecare clinică în diferite studii este de aproximativ 50%, deși ratele de tratament sunt mai mari la pacienții cu vârsta peste 65 de ani.
Un medicament din grupa azolilor care are un efect fungistatic împotriva dermatofitelor, precum și a mucegaiului non-dermatofite și a organismelor de drojdie. Regimurile sigure și eficiente includ dozarea zilnică cu puls timp de o săptămână pe lună sau dozarea zilnică continuă, ambele necesită două luni sau două cicluri de terapie pentru unghii și cel puțin trei luni sau trei pulsuri. terapie pentru leziunile unghiilor de la picioare.
La copii, medicamentul este administrat individual, în funcție de greutate. Deși medicamentul are un spectru de acțiune mai larg decât predecesorul său, studiile au arătat o rată de vindecare semnificativ mai mică cu el și o rată mai mare de recidivă.
Nivelurile crescute ale enzimelor hepatice apar la mai puțin de 0, 5% dintre pacienți în timpul tratamentului și revin la normal în decurs de 12 săptămâni după încetarea tratamentului.
Un medicament care acționează fungistic împotriva dermatofitelor, a unor mucegaiuri nedermatofitice și a speciilor de Candida. Acest medicament este de obicei luat o dată pe săptămână timp de 3 până la 12 luni.
Nu există criterii clare pentru monitorizarea de laborator a pacienților cărora li se administrează medicamentele de mai sus. Este logic să aveți o hemoleucogramă completă și teste ale funcției hepatice înainte de tratament și la 6 săptămâni după începerea tratamentului.
Un medicament din grupul grisan nu mai este considerat o terapie standard pentru onicomicoză din cauza cursului lung de tratament, a potențialelor efecte secundare, a interacțiunilor medicament-medicament și a ratelor de vindecare relativ scăzute.
Regimurile de terapie combinată pot produce rate de clearance mai mari decât terapia sistemică sau topică singură. Ingestia unui medicament alilamină în combinație cu aplicarea unui lac de morfolină are ca rezultat vindecarea clinică și un rezultat negativ al testului micologic la aproximativ 60% dintre pacienți, comparativ cu 45% dintre pacienții cărora li se administrează doar un medicament antifungic alilamină sistemic. Cu toate acestea, un alt studiu nu a arătat niciun beneficiu suplimentar atunci când se combină un agent alilamină sistemic cu o soluție de medicament oxipiridonă.
Alte medicamente
Activitatea fungicidă demonstrată in vitro pentru uleiul de timol, camfor, mentol și eucalipt citriodora indică potențialul unor strategii terapeutice suplimentare în tratamentul onicomicozei. O soluție alcoolică de timol poate fi folosită sub formă de picături pe placa unghiei și hiponichie. Utilizarea preparatelor locale cu timol pentru unghii duce la vindecare în cazuri izolate.
Interventie chirurgicala
Opțiunile finale de tratament pentru cazurile rezistente la tratament includ îndepărtarea chirurgicală a unghiei cu uree. Pentru a îndepărta mai mult din masele care se prăbușesc de pe unghia afectată, se folosesc clește speciale.
Mulți medici consideră că principala și prima metodă de tratare a ciupercii unghiilor este îndepărtarea mecanică a unghiei. Cel mai adesea, se recomandă îndepărtarea chirurgicală a unghiei afectate, iar mai rar, îndepărtarea folosind plasturi keratolitici.
Metode tradiționale în lupta împotriva ciupercii unghiilor
În ciuda numărului mare de rețete populare diferite pentru îndepărtarea ciupercii unghiilor, dermatologii nu recomandă să alegeți această opțiune de tratament și să începeți cu un „diagnostic la domiciliu". Este mai înțelept să începeți terapia cu medicamente locale care au fost supuse unor studii clinice și s-au dovedit eficiente.
Curs și prognostic
Semnele de prognostic slab sunt durerea care apare din cauza îngroșării plăcii unghiei, adăugării unei infecții bacteriene secundare și diabetului zaharat. Cel mai benefic mod de a reduce probabilitatea de recidivă este combinarea metodelor de tratament. Terapia pentru onicomicoză este o cale lungă care nu duce întotdeauna la o recuperare completă. Cu toate acestea, nu uitați că efectul terapiei sistemice este de până la 80%.
Prevenirea
Prevenirea includeo serie de evenimente, datorită căruia puteți reduce semnificativ procentul de infecție cu onicomicoză și puteți reduce probabilitatea de recidivă.
- Dezinfectarea obiectelor personale și publice.
- Dezinfectarea sistematică a pantofilor.
- Tratamentul picioarelor, mâinilor, pliurilor (în condiții favorabile - localizare preferată) cu agenți antifungici locali cu recomandările unui dermatolog.
- Dacă diagnosticul de onicomicoză este confirmat, este necesar să vizitați un medic pentru monitorizare la fiecare 6 săptămâni și la finalizarea terapiei sistemice.
- Dacă este posibil, la fiecare vizită la medic ar trebui să igienizezi plăcile de unghii.
Concluzie
Onicomicoza (ciuperca unghiilor de la mâini și de la picioare) este o infecție cauzată de diverse ciuperci. Această boală afectează placa unghială a degetelor de la mâini sau de la picioare. Când faceți un diagnostic, examinați toată pielea și unghiile și, de asemenea, excludeți alte boli care imită onicomicoza. Dacă există vreo îndoială cu privire la diagnostic, acesta trebuie confirmat fie prin cultură (cel mai preferabil), fie prin examinarea histologică a tăierilor de unghii urmată de colorare.
Terapia include îndepărtarea chirurgicală, medicamente locale și generale. Tratamentul onicomicozei este un proces lung care poate dura câțiva ani, așa că nu ar trebui să vă așteptați la recuperarea „de la o pastilă". Dacă suspectați o ciupercă a unghiilor, consultați un specialist pentru a confirma diagnosticul și a prescrie un plan individual de tratament.























